
Dzień dobry, drodzy czytelnicy!
W dzisiejszym artykule przyjrzymy się takiej chorobie kręgosłupa jak osteochondroza, a także jej objawom, przyczynom, typom, diagnostyce, leczeniu i profilaktyce. Więc...
Co to jest osteochondroza?
Osteochondroza – choroba kręgosłupa, której charakterystyczną cechą jest zwyrodnieniowo-dystroficzne uszkodzenie krążków międzykręgowych, a następnie samych tkanek kręgowych.
Głównym objawem osteochondrozy jest ból szyi lub pleców. Inne objawy to zanik mięśni, zaburzenia czucia i zaburzenia w funkcjonowaniu narządów wewnętrznych. W zależności od lokalizacji procesu patologicznego rozróżnia się osteochondrozę szyjną, piersiową i lędźwiową. Jeśli tej chorobie i jej leczeniu nie poświęci się niezbędnej uwagi, proces uszkodzenia kręgosłupa stanie się nieodwracalny.
W literaturze anglojęzycznej termin „osteochondroza” odnosi się do grupy chorób układu mięśniowo-szkieletowego, takich jak osteochondropatia.
Głównym czynnikiem lub przyczyną rozwoju osteochondrozy jest nierównomierny rozkład obciążenia kręgosłupa, który występuje podczas noszenia ciężkich przedmiotów w jednej ręce lub ramieniu (na przykład torby, plecaka), długotrwałego siedzenia w niewłaściwej pozycji, nocnego odpoczynku na nierównym materacu lub poduszce. Dodatkowymi czynnikami mogą być również siedzący tryb życia, otyłość, urazy i płaskostopie.
Wszystkie powyższe sytuacje prowadzą przez lata do częstych bólów kręgosłupa szyjnego, piersiowego czy krzyżowego.
Według statystyk osteochondroza występuje u 40 do 90% światowej populacji, głównie w wieku 30-35 lat. W niesprzyjających warunkach choroba ta rozwija się u młodzieży, czemu najczęściej sprzyja noszenie ciężkiego, niewygodnego plecaka, szczególnie na jednym ramieniu, niewygodnych butów i kontuzja.
Rozwój osteochondrozy
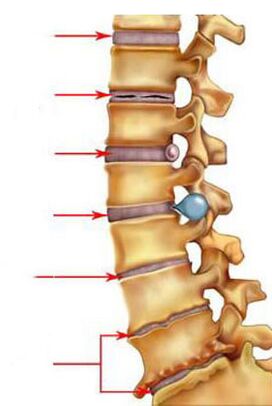
Rozwój osteochondrozy przebiega w 4 odrębnych etapach (stopniach):
Osteochondroza, etap 1. Charakteryzuje się początkiem procesu patologicznego w jądrze miażdżystym krążka międzykręgowego - następuje jego odwodnienie (odwodnienie), a następnie zmniejsza się wysokość krążka. W tym samym czasie w pierścieniu włóknistym zaczynają pojawiać się pęknięcia. Na tym etapie pacjent zwykle nie odczuwa żadnych zmian. Dyskomfort może wystąpić podczas siedzenia w nietypowej dla danej osoby pozycji siedzącej lub podczas aktywnych ćwiczeń.
Drugi etap osteochondrozy. Wraz ze spadkiem wysokości dysków zmniejsza się również odległość między sąsiednimi kręgami, a mięśnie kręgosłupa i więzadła zaczynają lekko zwisać. Proces ten powoduje nadmierną ruchliwość dwóch sąsiednich kręgów, co może prowadzić do ich poślizgu i/lub przemieszczenia. Tworzy się kręgozmyk. Z powodu przemieszczenia kręgów pacjent pod pewnym obciążeniem odczuwa prawdziwy dyskomfort, a czasami ból w obszarze patologii.
Osteochondroza, etap 3. Charakteryzuje się powstawaniem wypadnięć i wypukłości krążków, czasami w stawach międzykręgowych występują podwichnięcia i artroza. Pacjent może odczuwać sztywność w niektórych ruchach, mrowienie w kończynach, a czasami pojawia się drętwienie. W trzecim stopniu osteochondrozy pojawia się już ból pleców, szyi i kości ogonowej, w zależności od lokalizacji choroby.
Etap 4 osteochondrozy. Organizm stara się skorygować nadmierną ruchomość kręgów, a także normalizować funkcjonowanie kręgosłupa. Na styku kręgów z patologią na każdym z nich wyrastają nowe formacje kostne - osteofity, które utworzone w niepotrzebnym miejscu mogą powodować mikrourazy korzenia nerwowego, a czasem sąsiedniego kręgu. Włóknista ankyloza może rozpocząć się w dyskach i stawach. Odcinek kręgowo-ruchowy zarasta i zostaje niejako zamurowany. W tym przypadku główne objawy osteochondrozy są zminimalizowane, a czasem nawet praktycznie niezauważalne.
Objawy osteochondrozy
Głównymi objawami osteochondrozy są dyskomfort i ból pleców lub szyi. Nasilenie bólu i inne towarzyszące objawy tej choroby zależą od stopnia (stadium) osteochondrozy.
Oczywiście, ze względu na patologię krążków międzykręgowych, ich przepuklinę, narośla na kręgach (osteofity), występuje duża liczba zaburzeń, takich jak zaburzenia krążenia, ucisk nerwów, podrażnienia i zaburzenia normalnego funkcjonowania rdzenia kręgowego, obrzęk, a nawet zwłóknienie struktur otaczających kręgi. Wszystkie te zaburzenia mogą powodować rozległy obraz kliniczny choroby i wyrażać się dużą liczbą różnych objawów, dlatego bez dokładnej diagnozy osteochondrozy bardzo trudno jest postawić prawidłową diagnozę i zalecić odpowiednie leczenie.
Rozważmy jednak główne objawy osteochondrozy:
- ból pleców, okolicy szyjnej, dolnej części pleców, ramion, a nawet żeber;
- dyskomfort, sztywność pleców podczas niektórych ruchów, podnoszenie czegoś;
- drętwienie kończyn (rąk i/lub nóg);
- uczucie bólu rąk i nóg, dreszcze;
- skurcze mięśni;
- zaburzenia w funkcjonowaniu narządów płciowych;
- bóle głowy, zawroty głowy;
- ból w okolicy serca;
- zaburzenia sensoryczne;
- niedociśnienie mięśniowe;
- zwiększone zmęczenie, czasami nawet oczu.
Dodatkowo w zależności od obszaru kręgosłupa dotkniętego osteochondrozą wyróżnia się następujące objawy:
Osteochondroza odcinka szyjnego kręgosłupa. Dominują bóle ramion i barków, ból głowy, zawroty głowy, plamy lub plamki przed oczami oraz hałas w głowie. Objawy te mogą również wskazywać na obecność zespołu tętnic kręgowych, który może powodować także powikłania w funkcjonowaniu mięśnia sercowego i naczyń mięśnia sercowego, jeśli występują w nich inne choroby.
Osteochondroza odcinka piersiowego kręgosłupa. Dominuje ból w klatce piersiowej, okolicy serca i dyskomfort w oddychaniu.
Osteochondroza kręgosłupa lędźwiowo-krzyżowego. Dominuje ból dolnej części pleców promieniujący do nóg lub narządów miednicy. Dysfunkcja seksualna.
Powikłania osteochondrozy
Jeśli osteochondroza nie jest leczona i pozostawiona przypadkowi, może prowadzić do rozwoju następujących chorób i patologii:
- przepuklina krążka międzykręgowego (przepuklina kręgosłupa);
- występ;
- kifoza;
- zapalenie korzeni;
- odkładanie się soli w przestrzeni międzykręgowej;
- udar rdzenia kręgowego;
- utrata masy ciała kończyn i ich zanik;
- paraliż nóg
Przyczyny osteochondrozy

Przyczyny osteochondrozy nie są w pełni poznane, dlatego rozważmy najpopularniejsze z nich:
- uraz mechaniczny pleców (kręgosłupa);
- fizyczne przeciążenie organizmu, ciężka praca;
- wyczerpanie nerwowe, stres;
- zaburzenia metaboliczne, zatrucie;
- częste przebywanie w miejscach o podwyższonych wibracjach;
- predyspozycja dziedziczna;
- siedzący tryb życia, siedząca praca;
- zła postawa w młodym wieku;
- nadwaga, otyłość;
- płaskostopie;
- noszenie niewygodnych butów (obcisłych, na obcasach);
- nocny wypoczynek na niewygodnym łóżku – materac, poduszka;
- częste odwodnienie;
- niedożywienie, hipowitaminoza;
- palenie;
- ciąża.
Klasyfikacja osteochondrozy
Klasyfikacja osteochondrozy jest bardzo zróżnicowana, ponieważ sama choroba nie jest w pełni poznana.
Przyjrzyjmy się najpopularniejszym metodom podziału tej choroby.
Wyróżniam osteochondrozę:
Według lokalizacji:
- Region szyjny ©
- Klatka piersiowa (Th lub D)
- Część lędźwiowa (L)
- Region sakralny (S)
Według objawów klinicznych:
1. Poziom szyjki macicy ©.
1.1. Zespoły odruchowe.
- ból szyjki macicy;
- ból szyjno-czaszkowy;
- ból szyjno-ramienny z objawami wegetatywno-naczyniowymi, neurodystroficznymi lub mięśniowymi.
1.2. Zespoły korzeniowe.
- Dyskogenne uszkodzenie korzeni kręgosłupa szyjnego.
1.3. Zespoły korzeniowo-naczyniowe.
2. Poziom klatki piersiowej (Th lub D).
2.1. Zespoły odruchowe.
- ból klatki piersiowej z objawami wegetatywno-trzewnymi, neurodystroficznymi lub mięśniowymi.
2.2. Zespoły korzeniowe.
- Dyskogenne uszkodzenie korzeni piersiowych.
3. Poziom lędźwiowo-krzyżowy (L, S).
3.1. Zespoły odruchowe.
- lumbago (lumbago);
- lumbodynia;
- lumboischialgia z objawami wegetatywno-naczyniowymi, neurodystroficznymi lub mięśniowymi.
3.2. Zespoły korzeniowe.
- Dyskogenne uszkodzenie korzeni okolicy lędźwiowo-krzyżowej.
3.3. Zespoły korzeniowo-naczyniowe - radiculoischemia.
Rozpoznanie osteochondrozy
Rozpoznanie osteochondrozy obejmuje następujące metody badania:
- wywiad;
- Badanie rentgenowskie (prześwietlenie);
- mielografia;
- badanie neurologiczne.
Dodatkowo mogą przypisać:
- tomografia komputerowa (CT);
- jądrowy rezonans magnetyczny (NMR);
- rezonans magnetyczny (MRI).
Leczenie osteochondrozy

Leczenie osteochondrozy polega na stosowaniu zestawu środków, które należy wykonywać przez dość długi okres czasu (od 1-3 miesięcy + około 1 roku na rehabilitację), na co wielu pacjentów reaguje bardzo niejednoznacznie. Należy zatem zaznaczyć, że pośrednie stosowanie się do zaleceń lekarza prowadzącego rokowanie co do powrotu pacjenta do zdrowia jest minimalne.
Samoleczenie często staje się dodatkowym problemem w leczeniu osteochondrozy. Faktem jest, że jak już napisano wcześniej w artykule, obraz kliniczny tej choroby jest dość niejednoznaczny i szeroki. Pacjent bez diagnozy zaczyna dobierać leki na to, co boli, i eliminując ból, kontynuuje codzienne życie, podczas gdy choroba postępuje.
Ważny! Terminowa konsultacja z lekarzem, dokładna diagnoza stanu zdrowia i ścisłe przestrzeganie wszystkich zaleceń lekarza prowadzącego zwiększają pozytywne rokowania dotyczące powrotu do zdrowia!
Leczenie osteochondrozy odbywa się dwiema głównymi metodami: leczeniem zachowawczym i chirurgicznym. Ponadto istnieją ogólne zalecenia dotyczące leczenia osteochondrozy, takie jak dieta i rehabilitacja.
Zachowawcze leczenie osteochondrozy
Zachowawcze leczenie osteochondrozy ma na celu złagodzenie bólu, normalizację funkcjonowania kręgosłupa i jego elementów, a także zapobieganie dalszym zmianom zwyrodnieniowym w „osi” człowieka.
Zachowawcze leczenie osteochondrozy obejmuje:
Terapia lekowa. Stosowany jest w celu łagodzenia bólu i stanów zapalnych tkanek tworzących kręgosłup, a także normalizacji procesów metabolicznych.
Aby złagodzić ból i stany zapalne, stosuje się również różne blokady terapeutyczne. Ponadto pomagają zmniejszyć zespół napięcia mięśniowego. Do blokad terapeutycznych zalicza się blokady punktów spustowych, blokady śródkostne, międzykręgowe, przykręgowe i nadtwardówkowe.
Fizjoterapia. Stosowany jest w celu łagodzenia bólu, zwiększania skuteczności terapii lekowej oraz w okresie rehabilitacji. Leczenie przeprowadza się za pomocą ultradźwięków, lasera, pól magnetycznych, prądów o niskiej częstotliwości itp.
Fizykoterapia (fizykoterapia), kinezyterapia. Specjalnie dobrane, dozowane ćwiczenia mające na celu korektę gorsetu mięśniowego, wzmocnienie go, korektę postawy, normalizację funkcjonowania tkanek mięśniowych i ich elastyczności, odbarczenie korzeni nerwowych oraz zapobieganie ewentualnym powikłaniom choroby. Wszystko to osiąga się poprzez normalizację metabolizmu i odżywiania krążków międzykręgowych, krążenie krwi, przywrócenie odległości między krążkami a kręgami oraz rozłożenie obciążenia na cały układ mięśniowo-szkieletowy.
Masaż. Stosowany w celu poprawy krążenia krwi, łagodzenia sztywności i napięcia tkanki mięśniowej oraz poprawy ogólnego stanu zdrowia.
Hydromasaż. Pomaga normalizować krążenie krwi, metabolizm, zwiększać napięcie tkanki mięśniowej i normalizować funkcjonowanie układu nerwowego. Polega na masowaniu ciała za pomocą ukierunkowanego strumienia wody o określonym ciśnieniu. To prawda, że w ostatnich latach dominuje hydromasaż za pomocą pęcherzyków powietrza nakładanych na ciało w specjalnie wyposażonych wannach lub basenach.
Terapia manualna. Stosuje się go według indywidualnie dobranego programu, ukierunkowanego na układ mięśniowo-szkieletowy. Pomaga poprawić krążenie krwi i limfy, metabolizm, ruchliwość układu mięśniowo-szkieletowego, wzmocnić układ odpornościowy i zapobiec możliwym powikłaniom.
Wyprostowanie (trakcja) kręgosłupa. Stosuje się go za pomocą specjalnego sprzętu w celu zwiększenia przestrzeni międzykręgowej i skorygowania budowy kręgosłupa, co zwykle prowadzi do minimalizacji lub całkowitego usunięcia dolegliwości bólowych.
Łączne zastosowanie powyższych metod leczenia osteochondrozy ma dobry efekt.
Leki na osteochondrozę
Do środków na osteochondrozę należą:
- Leki przeciwzapalne.
- Leki przeciwskurczowe.
- Przeciwutleniacze: witamina C, witamina E.
- Stymulatory mikrokrążenia krwi.
- Środki zapobiegające dalszemu zwyrodnieniu tkanki chrzęstnej.
Dieta na osteochondrozę
W przypadku osteochondrozy należy jeść 6 razy dziennie, w małych porcjach, popijając co najmniej 1,5 litra wody dziennie.
Co można jeść z osteochondrozą: produkty mleczne, chude mięsa (kurczak, wołowina), galaretki, galaretki rybne, mięso w galarecie, świeże warzywa (pomidory, ogórki, cebula, marchew, buraki, papryka, kapusta, seler, brokuły), owoce, awokado, orzechy, pestki słonecznika, szpinak, grzyby, zboża.
Co należy zminimalizować w żywności na osteochondrozę: winogrona, rośliny strączkowe (groch, fasola itp.), produkty mączne, ostre przyprawy, cukier, słone potrawy, buliony mięsne i wędliny.
Lepiej jest gotować na parze, bo... Dzięki takiemu sposobowi przygotowania produkty zachowują maksymalną ilość witamin i mikroelementów.
Staraj się doprawiać sałatki oliwą z oliwek.
Chirurgiczne leczenie osteochondrozy
Chirurgiczne leczenie osteochondrozy stosuje się, gdy metoda zachowawcza jest nieskuteczna. Przepisane przez lekarza prowadzącego lub radę lekarzy. Można go stosować także przy poważnych uszkodzeniach kręgosłupa i jego elementów.
Leczenie osteochondrozy środkami ludowymi
Ważne! Przed leczeniem osteochondrozy w domu środkami ludowymi należy skonsultować się z lekarzem!
Leczenie osteochondrozy gotowymi preparatami ziołowymi
Komentarz zielarza A.A. Malgin: leczenie ziołowe (ziołolecznictwo) ma pewne wspaniałe zalety, na przykład:
- ziołolecznictwo eliminuje przyczyny choroby,
- zioła mają minimalną liczbę przeciwwskazań (zwykle indywidualna nietolerancja),
- leczenie ziołami ma minimalne skutki uboczne,
- zioła zawierają dużą liczbę witamin i innych przydatnych substancji, które oprócz leczenia choroby przyczyniają się również do zdrowia organizmu jako całości,
- przystępność cenowa.
Zielarze oferują gotowe rozwiązania, które uwzględniają już konkretny skład kolekcji, dawkowanie, kolejność itp. Kursy opracowywane są przez specjalistów medycznych w oparciu o ich wieloletnie doświadczenie.
Inne środki ludowe przeciwko osteochondrozie
Ciasto. Przygotuj ciasto z mąki żytniej (300 gramów) i odstaw na kilka dni w temperaturze pokojowej. Wypij szklankę mleka i natrzyj terpentyną miejsce, w którym bolą Cię plecy. Następnie owiń ciasto gazą i przyłóż do bolącego miejsca. Owiń go celofanem na wierzchu, a następnie szalikiem lub ręcznikiem. Po chwili możesz poczuć pieczenie i mrowienie w tym obszarze, ale staraj się to wytrzymać tak długo, jak możesz. Wykonuj procedurę co drugi dzień. Każdą porcję ciasta wykorzystać nie więcej niż 3 razy.
Sabelnik. Zrób nalewkę z pięciornika. Przed pójściem spać natrzyj miejsce, w którym bolą Cię plecy, przygotowaną nalewką i zawiąż szalik. Dodatkowo możesz zażyć nalewkę z pięciornika kilka kropli przed snem.
Maść na osteochondrozę. Dodaj 1 łyżkę do pojemnika. łyżka mąki, 1 jajko, 100 g masła i 1 łyżka. łyżkę octu, wszystko dokładnie wymieszaj i odstaw w ciemne miejsce na 2 dni do zaparzenia. Następnie usuń powstałą pianę z mieszaniny. Ponownie dobrze wymieszaj mieszaninę i wetrzyj powstałą maść w bolące miejsce.
Rzodkiewka. Wymieszaj 300 ml soku z rzodkiewki, 200 g miodu i 100 ml wódki. Powstałą mieszaninę wmasuj w plecy. Ten środek ludowy pomaga również w zapaleniu korzonków nerwowych i reumatyzmie.
Zapobieganie osteochondrozie
Aby zapobiec zmianom patologicznym w kręgosłupie, postępuj zgodnie z poniższymi zaleceniami:
- prowadzić aktywny tryb życia – pływać, biegać, wykonywać poranne ćwiczenia, jeździć na rowerze;
- uważaj na swoją postawę podczas pracy siedzącej – utrzymuj proste plecy i rozluźnione ramiona;
- wykonywać pracę siedzącą tylko na wygodnych krzesłach, fotelach, które zapewniają wsparcie kręgosłupa;
- podczas pracy siedzącej okresowo wykonuj ćwiczenia i rozgrzewkę;
- spać na wygodnym (ortopedycznym) materacu, poduszce;
- staraj się unikać noszenia ciężkich przedmiotów, a jeśli to zrobisz, podnoś je powoli;
- wykonuj ćwiczenia, aby utrzymać doskonałą kondycję i napompować mięśnie brzucha;
- noś wygodne buty, unikaj noszenia obcasów, szczególnie w czasie ciąży;
- staraj się jeść żywność wzbogaconą w witaminy i mikroelementy.
Do jakiego lekarza powinienem się udać w przypadku osteochondrozy?
- kręgowiec;
- Neurolog;
- Osteopata;
- Ortopeda.



















